导语
营养支持是脑卒中患者治疗的重要环节,尤其是肠道功能下降的老年患者,良好的营养支持能够加速康复进程,肠内营养凭借方便,费用低,更符合生理特点,有助于维持肠粘膜结构和屏障功能完整性等优势,广泛用于临床
肠内营养支持的重要意义
1、维持肠粘膜细胞的结构和功能完整,减少内毒素的释放与细菌易位,防止肠道菌群失调
2、刺激某些消化液或酶,促进胃肠蠕动
3、营养支持效果优于肠外营养支持,并发症少,且费用相对较低
4、在感染、创伤、烧伤、大出血等应激状态下,早期营养支持,可提供能量需要,维持肠粘膜完整,减少并发症发生
肠内营养输注怎样进入体内?
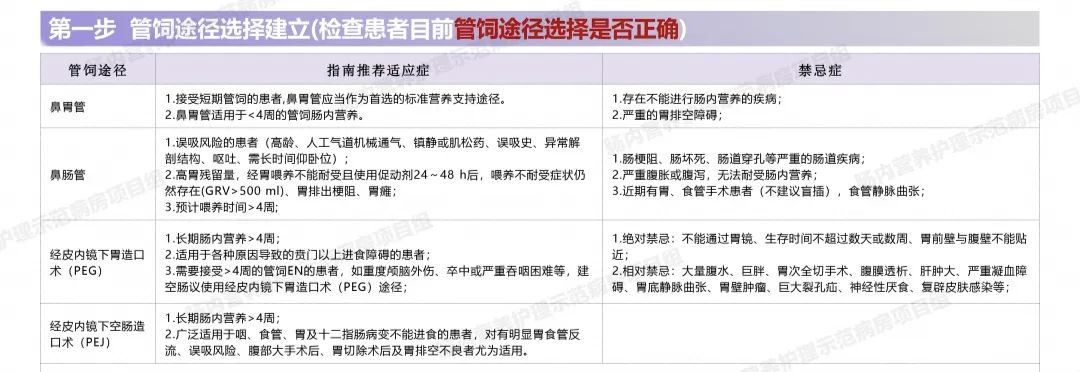
目前临床上采用的肠内营养途径主要是经鼻留置胃管,或空肠营养管两种方式,其中前者喂养途径及置管简单方便,在临床中应用更为普遍。
经鼻胃管途径:
常用于洼田饮水试验3级以上,意识障碍,气管插管的患者
优点:简单易行
缺点:返流、误吸、鼻窦炎、上呼吸道感染的发生率增加。
经鼻空肠置管:
常用于病情较重,多有意识障碍表现,胃肠功能差,胃残余量>100ml的患者。
优点:返流与误吸的发生率降低、患者对肠内营养的耐受性增加
缺点:喂养开始阶段,营养液渗透压不宜过高
肠内营养有哪些输注方式?
01营养液持续泵注
营养液通过持续泵注通过循序渐进的调整用量、速度,可以提高患者胃肠道耐受性,减少肠内营养中断次数
02间歇性顿服
营养液用50ml注射器通过鼻胃管或鼻空肠管输注进入人体的一种方式,每次输注不得超过200ml,间隔时间不少于2小时,最好间隔4小时以上
推荐使用营养液持续泵注的方式,这不仅降低脑卒中患者胃肠功能障碍发生率,还可提高胃肠耐受性,改善营养状况和免疫功能,利于患者康复
肠内营养
肠内营养是指通过肠道途径为患者提供营养治疗的一种方式。一般适用于经口无法摄入足够的饮食,以及存在营养不良的患者,那么在输注肠内营养时我们要注意哪些安全呢?今天来给大家分享一下肠内营养的输注流程及安全。
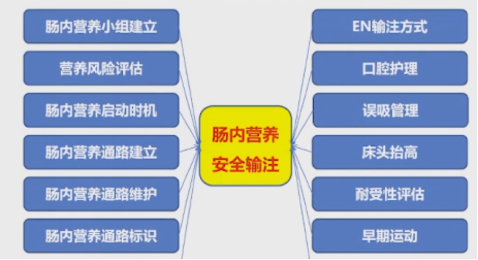
患者入院后,由我们的肠内营养小组根据重症患者营养筛查NRS2002评分表评估患者营养状态,选择合适的肠内营养制剂,在入院后48h内实施肠内营养。
肠内营养的安全输注的关键环节有以上几点:
01肠内营养管道的选择
选择抗酸性好、无毒、耐高温高压、内径比例大、寿命长的肠内营养管道。
02肠内营养通路的建立
根据肠内营养支持时间长短、误吸风险、病情严重程度等选择合适管道。
03肠内营养输注方式
推注:按次推注到胃肠内,反流风险高。
重力滴注:依靠重力,速度可控性差。
鼻饲泵:模拟肠蠕动,可精准控制速度。
启动鼻胃/鼻肠管喂养时,首先需要确定鼻胃/鼻肠管远端是否在胃内,ICU临床营养指南建议选择持续喂养而非间断推注EN,并根据患者病情、耐受度、治疗需求选择合适的输注方式。
04肠内营养液输注温度
重症患者,尤其是喂养相关性腹泻者,建议实施EN时将营养液温度调节至接近体温。目前关于EN喂养温度尚无明确规定,但低于机体温度的肠内营养液可能引起肠道不适,诱发腹泻。对于老年腹泻患者,推荐营养液的温度应维持于38 ℃~42 ℃为宜。
一项荟萃分析显示,对于EN相关性腹泻患者,应避免进食过烫或过冷的营养液,建议将温度调节至室温,目前相关研究仍较少,我们建议EN的喂养温度以接近机体生理喂养温度为宜,避免温度相关不耐受情况发生。
05监测胃腔残留量(GRV)
对实施经胃喂养的重症患者,建议每4 h监测GRV,对于GRV>250 ml的患者,建议通过幽门后喂养、促进胃肠运动及抬高床头等方式降低胃腔残余量。
06口腔护理
口腔卫生状况差与吸入性肺炎密切相关,做好口腔卫生可预防吸入性肺炎。
07误吸管理
1.床头抬高大于等于30°。
2.每4小时应回抽留置胃管或鼻肠管查看有无胃潴留情况。
3.每日对患者进行误吸风险评估。
08鼻胃/肠管冲洗
肠内营养液持续输注期间需每4~6小时用20~30ml以上的温水冲管一次,在进行鼻饲给药或流质饮食前后均需使用30ml温开水脉冲式冲管,减少堵管的发生。
总结
1. EN是危重患者重要的支持手段。
2. EN需要多学科医护技合作。
3.安全输注是EN的基础和保障。
4.专业+协作+细节=良好结局。
参考文献:
[1]刘芳,高岚,王晓英,王宇娇,邓秋霞,苗凤茹,张晓梅,孙蕊,孙红,郭淑丽.神经重症患者肠内喂养护理专家共识[J].中华护理杂志,2022,57(03):261-264.
[2]中华医学会肠外肠内营养学分会,中国成人患者肠外肠内营养临床应用指南(2023版)(J)中华医学杂志2023.103(13):946-974.
素材来源网络,如侵删