肠内营养(EN)是指通过胃肠道途径提供营养物质的一种营养支持治疗方式。EN作为一种安全、有效的营养支持,操作简单,与肠外营养相比,更符合生理的要求,能维持肠道结构和功能的完整[1]。由于肠内营养液渗透压高、输注量大、输注速度快等原因,病人极易发生胃肠道并发症,其中腹泻和腹胀较为常见。腹泻发生会引起电解质紊乱、大便失禁、压疮等临床问题,增加患者的医疗负担[2]。
腹泻的评估
1
腹泻是指排便次数每日超过3次,含水量在80%以上且不成形。当患者接受EN治疗期间并发腹泻时,推荐采用Hart腹泻计分法进行腹泻评估[2]。
表1 Hart腹泻计分表[3]
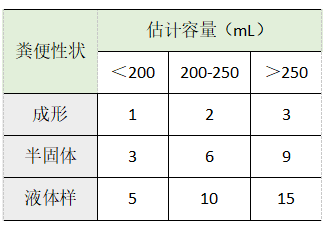
注:对24h内每次粪便评分的值相加,得到当天的总分值。总分≥12分,即认为患者存在腹泻。
腹泻原因与解决方法
2
1.高龄。老年患者疾病越严重,腹泻发生率越高。因为老年人缺乏抵抗力,疾病的重创导致多种器官功能障碍,容易发生腹泻。解决方法:积极救治原发疾病,控制症状。
2.长期禁食。肠道因长期“弃用”,运动功能减弱,其肠道黏膜萎缩增加,加之绒毛萎缩等,也导致吸收不良。在这种情况下接受EN治疗,也会导致腹泻。解决方法:肠道一旦恢复功能,尽早使用;能进食不肠内营养,能肠内营养不肠外营养。
3.低蛋白血症。患者存在高分解、高代谢状态时,能量持续消耗,蛋白质不断分解,白蛋白减少,出现低蛋白血症。胶体渗透压下降、肠黏膜水肿,吸收障碍,导致腹泻。解决方法:尽快补充蛋白质,纠正低蛋白血症。
4.抗菌药物。长期使用抗菌药物会破坏肠道内的菌群平衡,生理性有益菌明显减少,其他致病细菌增加导致腹泻发生,这就是抗菌药物相关性腹泻。应该与EN导致的腹泻区别开。解决方法:合理规划抗菌药物疗程,减少不合理应用,同时使用益生菌,纠正肠道功能紊乱。
5.乳糖不耐。乳糖不耐受是指病人因为乳糖酶缺乏导致乳糖摄入后无法被分解吸收而引发腹泻等消化道症状[4]。解决方法:使用无乳糖配方的EN制剂。例如百普力、瑞代。
6.肠内营养液渗透压过高。一般标准配方营养液的渗透压为等渗(279-330mOsm/L),超过400mOsm/L的高渗液可引起渗透性腹泻[5]。百普力的渗透压为440mOsm/L,百普素的渗透压为470mOsm/L,使用这些制剂时需要注意腹泻情况的发生。解决方法:患者胃肠道功能完整时可以选用瑞素和能全力等渗透压较低的肠内营养制剂。
7.肠内营养液受到污染。肠内营养液富含营养物质,长时间输注容易导致细菌繁殖。配制过程引入细菌、管道清洗不彻底都会导致腹泻的发生。解决方法:配制时进行正确的手卫生,采用清洁技术,减少污染;24h内未输注完的肠内营养液应弃掉;同时做好口腔护理,减少细菌繁殖。
8.肠内营养液输注方式不正确。患者生命体征不稳定,肠道处于低灌注状态。短期内快速输入大量肠内营养液,肠道吸收大量细胞外液,再加上温度过低,刺激肠道加速蠕动,易产生腹泻。解决方法:减慢输注速度,逐渐加量,营养液适当加温,采用输液泵进行匀速输注。
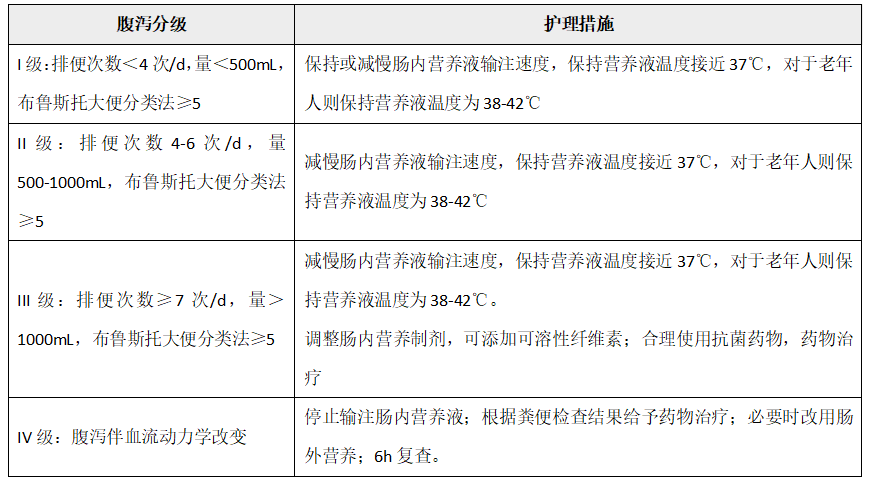
表2 肠内营养腹泻风险分级标准及干预方案[6]
小结
3
综上,导致腹泻的原因有很多,高龄、较长住院时间、低蛋白血症等疾病原因,治疗药物选择以及营养液的不规范使用都是其影响因素。临床上患者一旦出现腹泻,常会被要求暂停EN的输注,而EN被频繁中断,导致能量和蛋白质的缺乏。研究显示,由于相关医护操作和可避免的原因约占EN中断总时间的72%,而喂养不耐受只占20%[7]。因此,患者出现腹泻后,应积极查找原因,对症解决,而不是立即停止EN。
参考文献
[1]杨赛,李素云,谭翠莲,等.住院病人肠内营养护理质量评价指标体系的构建[J].护理研究, 2018, 32(9): 1378-81.
[2]米元元,黄海燕,尚游,等.中国危重症患者肠内营养治疗常见并发症预防管理专家共识(2021版)[J].中华危重病急救医学, 2021,33(8): 903-18.
[3]吴梅鹤.住院危重症行肠内营养患者腹泻的危险因素[J].世界华人消化杂志, 2016, 24 (15): 2400-5.
[4]侯安存.乳糖不耐受的诊治进展[J].临床和实验医学杂志, 2017, 16(2): 204-7.
[5]周旋,卞晓洁,葛卫红.肠内营养致腹泻的原因与处理[J].医药导报, 2012, 31(10): 1372-4.
[6]刘云访,李素云,喻娇花,等.肠内营养并发腹泻、腹胀风险预警分级标准及干预方案的构建[J].护理研究, 2022, 36(20): 3701-5.
[7] Lee ZY, Ibrahim NA. Prevalence and duration of reasons for enteral nutrition feeding interruption in a tertiary intensive care unit[J]. Nutrition, 2018, 53: 26-33.
素材来源网络,如侵删